心臓バイパス手術
最初にお読みください(免責含む)
私は2017年9月から10月にかけて【心臓バイパス手術】で入院しました。
病名は【狭心症】です。
時期的にとても懐古というものではありません。
しかし【イヤな思い出】として記憶に留めるためと、本件について不安や疑問に思っている方へ多少なりとも情報提供が出来るのでは?と考え本記事を書くことに致しました。
一言で言うと「今まで生きてきた中で一番酷い目にあった!」というレベルの出来事でした。
本来【イヤな思い出】であれば忘れてしまいたい、と思うので敢えて書くことではありませんが、この手術は術後の生活が大事なので自分への戒めも含めて書かなければと思ったのです。
なお本記事を読むにあたり必ず以下を理解・同意されてから読むようにお願いいたします。
●医師や病院の考え方や治療方法は状況に応じて大きく異なります。
本記事に書いてあることが全ての方にあてはまるわけではありません。
●疾病の症状には年齢や合併症も含めて非常に大きな個人差があります。
誰一人同じ治療、入院期間などはあり得ないとお考え下さい。
●私は医療従事者ではなく、知識も全くの素人です。
本記事の特に治療に関しての情報を鵜呑みにされないようにお願いします。
●医療技術は日進月歩であり、多くの科学技術分野の中でも大変に進歩が早い分野です。
ですので私が経験したことが来年には全く違うものになっている可能性もありますし、現在治療が難しいと考えられているものも数年後には何もなかったように簡単に治療が出来る可能性もあるのです。
ですからこれから治療を受けられる方は医師と十分に相談されますようお願いします。
●本記事中の写真は人によっては不快/グロテスクに感じるものがあります。
その可能性のある写真は極端に小さなサムネイルにして、見たい人だけ見れるようにしてあります。
●本記事の内容に従って治療を選択、または入院期間や治療法が異なることがあっても当方では全ての責任を負いかねます。
あくまでも本記事は私の経験談に過ぎないということでお読み下さい。
以下の記事を続けてお読みになる方は、上記について全て同意されたとみなさせて頂きます。
心臓バイパス手術
■目次
本記事は内容が非常に多いのでメニューを設定します。
クリックすると見たい項目に跳びますし、各項目からメニューに戻るボタンも設置しています。
1.症状と入院のきっかけ
2.入院~カテーテル検査
3.手術~ICU
4.手術中の状況
5.ICUから一般病棟へ
6.手術後と身体の変化
7.退院とその後
1.症状と入院のきっかけ
実はお恥ずかしい話しですが、数年前から症状がありました。
それは心臓付近が圧迫される感じがするのです。
最初は大したことがなく気にも止めていませんでしたが、2~3年くらい前から症状が進行しているのを感じました。
テレビやその他メディアで心臓病の疑いを指摘される症状なので、「これはヤバいかも?」とは思っていましたが、大体10~15分程度安静にしていると収まるし、子供の受験などもあったので我慢してしまったのです。
また今から12~15年ほど前に受けた検診で気になることを言われたのを思い出しました。
検診が終わってからの医師の説明で、
「今まで胸が痛くなるとかなかったですか?この心電図は『過去に狭心症や心筋梗塞をやって、治った人の心電図』に酷似しています。」
と言われたことがあるのです。
本当に何も自覚はなかったんですが、ちょっと恐くなりました。
そして症状としては以下のような特徴がありました。
●左胸が押さえつけられる感じは決まって朝(6~9時頃)。
しかし苦しくて明け方目が覚めることは無く、また昼過ぎ~深夜に起こることもない。
●症状が起きた時は椅子などで静かに10~15分安静にしていると治ってしまう。
●必ず毎回ではないが、左肩が猛烈にこる感じがする。
経験したことのない非常に不快な肩こりを伴い、胸の圧迫感が無くても強烈な肩こりが生じることがある。
→実は典型的な狭心症の症状です。他には歯痛などもあるそうです。
●数十m(百ではない)歩いただけで左胸が強烈に締め付けられて歩けなくなることがある。その場で休憩すれば10分以下で回復する。
●入院1~2ヶ月前には手足(特に甲)や脛(すね)が異常にむくみ、顔も一時期は殴られたボクサーのような顔になるほど浮腫んでしまった。
以上のようなことを繰り返して時が過ぎてしまい、昨年の9月には症状のとどめ、というようなことが起こってしまったのです。
●9月上旬にあるイベントに朝から出かけた。
イベント会場までは家から車で20分ほど。でも家の駐車場から車に乗り込んだら苦しくて運転どころではない状態(朝8時半ごろ)。
車中で30分近く休んでから車を走らせた(本来ならば救急車を呼ぶ状態)。
イベント会場近くの駐車場に着いた時点では何も問題がなく、会場までは徒歩5分ほど。
会場に着いた途端にまた胸の強烈な圧迫感と左肩の肩こりが始まり、ベンチでまた30分ほど休む羽目に・・・。
この時本当に救急車をお願いしようかと思ったが、その後これらの痛みと肩こりが嘘のように引いてしまい、その後は終日何も問題なく過ごす。
●イベントの10日ほど後、朝4時に猛烈な胸の圧迫感で目が覚める。
ソファーで30分近く深呼吸してじっとしていると妻が起きて来て「どうしたの?」と聞くので、「トイレに行きたかったから」とごまかすが、「顔色が悪い。大丈夫か?」と言われてしまう。
ソファーでの休憩でまた楽になったが、今度は今までなかった昼近くにまた胸の圧迫と強烈な左の肩こりが襲ってくる!
妻子も出かけていて一人の家で「ヤバい!本当に死ぬかも?」と真剣に思ったら急に痛みが取れて来て楽になり、その後平穏な一日を過ごす。
幸いというか「ヤバい!」と思うと急に楽になるということを繰り返して来たので医者に掛からなかったのですが、これが逆に症状を悪化させてしまったのです。
これらの過程で死ななかったのは奇跡だったのです! 皆さんは真似してはいけません。
恐ろしい狭心症と心筋梗塞
簡単に説明すると狭心症とは心臓表面の心筋に酸素や栄養を運ぶ冠動脈の一部が詰まってしまい(コレステロールや脂肪分、老廃物など)、心筋に十分な酸素や栄養が行かなくなるので心臓の働きが極端に悪くなり、そのまま放置するとやがて血管は完全に詰まってしまい心筋の組織が死んでしまう心筋梗塞になります。
心筋梗塞の死亡率は様々なデータがあるのですが、日本でも10~30%と言う高い死亡率が報告されています。
特に救急搬送中での死亡率も30%前後という恐ろしさで、急性心筋梗塞のように「いきなりの心停止」だったり、胸が苦しいなどの前兆が皆無で心停止になることもあります。
誤解して欲しくないのは、「脂っこいものをたくさん食べる人がなる病気」、「太っている人がなる病気」、「中年以降がなる病気」と言う人がいますが、これは全く医療のことを知らずかつ偏見に満ちた人がいう台詞に過ぎません。
確かにこれらの要因は罹患するリスクは高くなりますが20代前半でも、ガリガリに痩せている、食事面からの健康管理にしっかりしている人でもなる時にはなります。
つまり誰でもなる病気で、しかもある日いきなり来ることもあるのです。
血管の詰まりやすさは体質に依存する部分も多く、どんな健康体でも血管は詰まります。
また心停止して3分もすれば(処置をしない場合)脳細胞が死ぬ確立が高くなり、心臓が回復しても植物状態や脳死になる可能性もあります。
私の友人で40代前半で急性心筋梗塞で亡くなった人がいました。
彼は大丈夫か?と言うほどガリガリでしたが、ヒマラヤに登ったり、普段から登山に備えて鍛えたりしていました。
酒は飲みますが(大した酒量ではない)タバコは吸いません。
心臓の持病もないのですが、ある日出勤途中の駅に向かう道路上でいきなり倒れて亡くなってしまいました。
つまり痩せていて健康に気をつけている人でもいきなりなることがあるのです。
そして日本のように全国に高度救命医療が発達した国であっても心筋梗塞で助かるかどうかはほぼ「運」によるというのが現実のようです。
多くの芸能人や著名人もこの病気で命を落としていますし、逆に大変重篤な状況から回復して元気に暮らしていると言う人も多くいます。
大規模な心臓手術を受けても1年後にはフルマラソンやトライアスロンに出たり、3000m級(若しくは海外のもっと高い)の登山に成功した人もたくさんいます。
だから僅かな兆候を見逃さない、普段の食生活に気をつけるなどに気をつける必要があるのです。
有名人の訃報で「心不全」とか「虚血性心疾患」で亡くなったという記述は殆どの場合心筋梗塞を表しています。
(心不全は病名ではなく心臓病の総称と思ってください。虚血性心疾患とは狭心症や心筋梗塞をまとめて言います。)
心臓病は2018年時点で日本人の死亡率2位ですが、1位の癌と比べても恐ろしいのは事前兆候の有無に関わらずいきなり心停止を起こすことがあるのです。
癌も恐ろしいですが、罹患してもいきなり心停止などはないからです。
狭心症自体で死亡する確率は極めて低いのですが、その延長上に恐ろしい心筋梗塞が控えているのです。
2.入院~カテーテル検査
朝4時に目が覚めた翌朝は特に苦しいという事も無かったのですが、やはり少し胸の圧迫感がありました。
妻は、「今日は何が何でも医者に行くこと!」と強く迫って来ました。
私も昨日の症状の酷さを思い出して、言われた通り見てくれる病院を選んで行くことにしました。
自分で車を運転して朝10時前には病院に着きました。
受付けをして直ぐにレントゲンや採血などの検査をされて、医師から説明がありました。
「冠動脈が詰まって狭心症を起こしています。しかも複数個所詰まっているようです。今日このまま入院してください。」
と言われてしまいました。
(冠動脈とは心臓の表面の心筋を覆っている血管で、この血管から酸素や栄養分を心筋に運んでいるのです。ですからこの血管が詰まって血流が止まると心筋が死んでしまい、つまり心筋梗塞になり心停止→死亡となってしまうのです。)
しかし連絡を取らなくてはいけない相手が何人もいること、車で来てしまったこと、何も準備できていないなどを話して一旦帰宅させてもらうことにしました。
医師は、「直ぐに戻ってくださいね。何時に戻れますか?」というので私は、「遅くても17時には戻ります」と言ったら「遅すぎます。出来れば15時前には戻ってください。」と言われました。
この時非常に切迫状態であったことは手術の後に知りました。
早速私は車を運転して帰宅して、準備をしタクシーで再び病院に戻りました。
確か14時過ぎくらいに戻ったと思います。
病室に案内されて直ぐに点滴を打たれ、造影剤を使う胸部CT検査、心エコーなどをされて医師からまた説明が。
「今繋いでいる点滴は血液をサラサラにして血管を詰まりにくくする薬です。明日の午後カテーテル検査をします。状況により体内で風船を膨らまして金属の網状の物を入れて血管を広げる処置をします。」
と何やら大変なことを説明してくれました。
翌日のことをまとめると以下の説明内容となります。
■鼠径部(そけいぶ: 太ももの付け根)を数㎜切開して、カテーテルを挿入し大動脈経由で心臓の中まで入れる。
(局部麻酔。術後は縫合はせずに絆創膏だけで良い。但し6時間足を動かせないので足に重りを付けて安静にする。)
■詰まっている血管をカテーテルの先端に付けた風船で膨らませて、その部分に金属の網の管(ステントという)を入れて血管を広げて血流を確保する。
↓ステント治療の一例です。
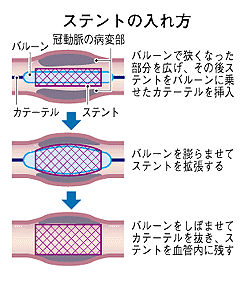
画像引用元: [MATH]NOTES 様
https://masubuti.exblog.jp/
しかし状況によりこの処置が出来ないこともあり、その場合は胸を開けて冠動脈バイパス手術を行う。
■冠動脈バイパス手術は詰まった血管をバイパス(迂回)して血流を確保する。
カテーテル処置よりも確実性は高いが胸骨(きょうこつ)を切る手術になってしまう。
↓以下は冠動脈バイパス手術の様子
(イラストですがややグロテスクですので見る方のみクリックしてください。)
図中で「Bypass grafts」の3本が血流をバイパスするために接続した血管。
「Blocked coronary arteries」の2箇所は元々の血管が詰まってしまった場所。
画像引用元: ニューハート・ワタナベ国際病院 様
https://newheart.jp/
これらを聞いた私は、「え~!そりゃ困る!」と心中で叫びました。
しかし話の内容から相当深刻な状況にあるのは事実のようなので従うしかありません。
入院翌日の出来事
予定では13時半から検査室に行きます。
この日は「朝6時に薬を飲んで、水もこの時刻まで。その後は一切の飲食物はダメ」となります。
昼近くになると看護師さんが入れ替わりで何人もやって来て以下の作業をします。
・パジャマやパンツを全て脱いで手術用の白くて羽織る服を着る。
(これは自分で着替える)
・左手の甲に点滴用の針。
・局部(股間)は電動髭剃り(医療用?)で剃毛されて、前貼りをされる。
(生まれて初めて見たが医療用の両面テープ付きのもの)
・尿道に尿管チューブを入れられる。
処置が終わって自分で排尿できるまでは入れておく。
→実は今回の入院で一番痛かったのがこの尿管チューブの挿入だった。
ウギャー!と悲鳴の一歩手前の声を出してしまい私は、
「無理です、痛すぎます、絶対に無理です」
と泣きついたらにこやかな男性看護師さんは、
「前立腺で引っかかっているようです。麻酔しますね。」
と言って暖かいゼリーをあそこに塗り広げていたら感覚が鈍くなってきたが、それでも痛かった!
しかし今回は我慢できないほどではなくちょっとだけ安心。
それにしてもずいぶん深く入れられた感じがした。
(なお全く痛みを感じない人も多いそうですし、ここまで(私)痛がる人はあまりいないそうです。カテーテルでない全身麻酔の手術の時は全身麻酔が掛かったあとに挿入することが多いそうです。)
カテーテル検査は検査だけだと30~60分、血管にステントを入れる作業が入ると90~120分くらいと聞かされていました。
準備が出来てベッドのまま検査室へ行きますが、ドアを1枚隔てると手術室という場所でした。
とても幅の狭い手術台と同じサイズの検査ベッドがあり、その脇には20数インチのモニター画面が数台、周辺には各種の機器がありますが何だかさっぱり分かりません。
医師一人と看護師数人、検査技師と思われる方もいました。
機械の冷却のためか、温度調整が悪いのかすごく寒い部屋で足などに暖かい布団(医療用カバー?)をかけてもらいました。
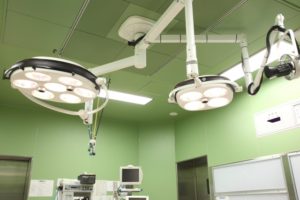
検査室は一見すると手術室と同じですが無影灯は無かったかな?と記憶しています。
(かなり曖昧、小型のものはあったかも?)
無影灯とは術者の手元に影が出来ないようにする手術室用の照明のことです。
↓無影灯の一例
カテーテル検査始まる
そしていよいよ緊張の中、検査が始まります。
医師は外科医ではなくて循環器系の内科医です。
病院にもよりますが調べてもカテーテル検査は循環器系内科医が行うことが多いみたいです。
医師は看護師や検査技師にあれこれ指示しています。
そして医師から、「ちょっとだけチクッとしますね。」と言われて局所麻酔の注射を右太ももの付け根にされたのですが、注射をされたかどうか全くわからず腕の注射のような感覚は皆無でした。
そして直ぐに医師は注射した場所をまるで何かをこねるようにと言うか揉み解す動作を始めました。
多分麻酔が行き渡るようにしているのでしょう。
「カテーテル入れますね。痛いとか違和感あるとかあったら言って下さい。」
と言われたのですが特に足からチューブが入ってくるという感覚もなくて「足の付け根で何か作業されている」くらいの感じです。
ここまでも痛みや不快感は皆無です。もちろん胸(心臓内)に何かが入ってくる感覚もありません。
数分後医師がモニターを見ながら、「あれれ??」とか言います。
私は「え~~!!」と思いましたね。だって医者が検査や診療中にそんな言葉を言うなんて何かあったからですから。
そして「○○さん、風船とステントでの治療難しいかもしれない。別の医師も呼ぶのでちょっと待ってね。」と。
足の付け根から心臓内までカテーテルが入った状態のまま、私は置き去りで医師は検査室内の電話で何処かに電話しています。
その状態のまま待つこと数分、別の医師が入ってきました。
でもその医師は凄くラフな格好をしていて「今日はこれから帰宅」みたいな感じでした。
「こんにちは。私は外科医のXXです。」と簡単な自己紹介をされました。
両医師はなにやら専門用語で会話しています。全く判りませんが「A2とB3繋ぐ?」、「私ならそう繋ぐね」とか。
(実際にA2とか言っていなかったと思いますが、こんな記号みたいな場所を繋ぐとか言っていました。)
そしてその両医師から、
「○○さん、悪いけどこのまま手術させて。風船とステントだけでは治療出来ない状況だし4箇所くらいバイパスしなくてはダメなようです。ステント治療は基本的に血管1箇所だけしか出来ないんですよ。」
と衝撃的なお言葉が!
でも「イヤです」と言ったら死ぬかもしれないし、何分心臓ですからおとなしく「お願いします」と言いました。
3.手術~ICU
とにかくとんでもないことになってしまったのです。
医師からは、「では一度準備のためにICUに行って、その後手術室に行きますね。」と告げられて、一旦カテーテルを抜いてストレッチャーに移し変えられて(多くの看護師が「せーの!」で体を持ち上げて移動させてくれる。)ICUに向かいます。
ICU: 集中治療室のこと。術後に経過観察をするため一時的に入室する高度に管理された病室と思ってください。
通常は手術準備のためにICUを使うことはないのではと思いますが、何分緊急手術になってしまったこと、恐らく他に準備する部屋が無かったのではと思います。
忙しない緊急手術準備
ICUでも寝たままなので周りの状況がわかりません。見ているのは天井だけです。
入室と同時にストレッチャーの両側から多くの看護師や技師が集まって来て矢継ぎ早に話しかけてきます。
全部で7~8人くらいだと思います。
とにかく返答が忙しいほどで「秒を争う緊迫した空間」を感じました。
以下、Q&A形式で(当然私がAです。)
Q. ○○さん、ここに点滴の針刺します。いいですか?
A. どうぞ。(イヤだとも言えない。)
Q. ○○さん、ここ消毒しますね。ちょっと冷たいけど。
A. どうぞ。
Q. ○○さん、ここにも針刺していいですか?
A. もう好きにしてください。
(イヤだとは言えないし、「どうぞ」以外の言葉がない。)
Q. ○○さん、ここにマーキングしますね。
A. 好きにしてください・・・。
Q. ○○さん、私は麻酔医のXXです。アレルギーとかないですか?
A. ありません。薬も食べ物も何にもありません。
・・・・・
とにかく受け答えに忙しいと言う状況でした。
TVドラマの医療現場を再現したシーンとは比較にならないほどの切迫感があります。
やはりTVドラマではどんなに工夫しても実際とは全然違います(ドラマは甘っちょろい)。
そしてやって妻と話すことが出来ました。
妻にも医師や看護師から状況が伝えられていたのは判っていましたので友人に連絡して欲しいと伝えて、スマホのパスワードや連絡すべき相手などを言いました。
普通だったらこのような場面では互いに「これが最後の会話かも?」と思うのでしょうね。
術後妻と話したらやはり妻は、「もしかしたら最後の会話になるかも、と思った」と言っていました。
当然でしょう。本人も普通は、「ああ、これで俺は終わりかもしれない。手術の成功を信じよう」と思うのが殆どだと思います。
なおこの段階で胸が苦しいとか痛いとかの症状は皆無でした。
あえて言うならば「気持ち的に落ち込んでいた」というくらいです。
でも私は手術室入室までずっと以下のように考えていたのです。
「困ったなぁ、大騒ぎになっちゃった。入院期間は多分一月とかになるだろうし、退院後も食事についてはうるさく言われるだろうな。XXXのラーメンは何時になったら食べられるかな? 回転寿司は何時から? 車の点検時期も近いしなぁ。遠出や旅行の制限はあるのか?こっそり黙ってやれば医者にばれないか?」
と真剣にずーっと考えていたのです。
全然微塵にも「死」なんて頭に浮かびませんでした。
とにかく手術前から退院して、その後好きなものを食べて好きなように生活する、旅行するといった入院前と同じ生活しか考えていませんでした。
これを退院後に妻に話したら、「ここに座って話を聞け!」と言われて「周りが散々心配したのにそれは何だ!不謹慎すぎ」と怒られましたけどね。
でも志村けんのコントのように、「まだまだ死にぁしねえよ!」という感じだったのです。
死なんてあり得ない、考えの微塵にもないと本気で思っていましたからね。
手術室入室
その後身体の数箇所に点滴などを刺された状態でストレッチャーに乗せられて手術室へ入ります。
頭には頭髪をすっぽり覆うビニールのキャップをかぶせられました。
手術室というと未経験の方は、多くのスタッフが静かに待っていて主治医が「メス」とか言って厳かに始まる、と思うことでしょう。
TVドラマではお決まりでそうなっています。
でも現実は違います。
入室したら強烈なハードロックが大音量で流れていました。
そして主治医や多くのスタッフが私の名前を確認後、「よろしくお願いします。大丈夫ですよ」と声をかけて下さいます。
実は多くの手術室では音楽を流すことが多いのです。
つまり手術室にはCDなどの音楽プレーヤとアンプ/スピーカが設置されているのです。
(全ての病院ではありません)
これは2通りあって、「患者の希望を事前に聞いておき、その音楽を流し不安を少しでも払拭させる。」、「執刀医の好みの音楽を流して緊張を緩和する。」などです。
今回は緊急手術ということもあって執刀医の好みだったのでしょう。かなり派手なハードロックでした。
これは医師や病院にもよりますがBGMのように手術が終わるまで流し続けることが多いようです。
私は全身麻酔の手術は10数年前の扁桃腺の時に続き2回目でしたが、その時は事前に「何かリクエストは?」と聞かれましたが「希望なし」と言ったらイージーリスニングが流れていました。
妻が帝王切開で出産する時は「浜崎あゆみ」だったそうです。
(本人希望ではありません)
入室しても手術台の上で真上を向いたままですし、気持ち的にも余裕がありませんので周りを詳細に見渡す心の余裕もありませんでした。
すさまじい威力の全身麻酔
入室後10分強くらいでしょうか?
麻酔医が「では麻酔しますね。手の甲から薬入れますよ」と言った直後にICUで付けられていた点滴の針から何やら液体が入ってきた感触がありました。
そして約1~2秒後には意識を失ったのです。
扁桃腺の手術を受けた時は初めての全身麻酔で多くの人が思うように、「もし麻酔から覚めなかったらどうしよう?」という不安と同時に、「ちょっと楽しみだな。手術中は幽体離脱して術後に医師や看護師をびっくりさせてやろう!」と真剣に思ったのです。
その時も「薬入れますね」と言われた直後に手の甲の針から温かいゼリー状のものが入ってくる感じがして心中で「1、2・・」と数えたのですが3まで数えられなかったのです。
つまり「1、2」と数えてもう意識喪失です。
私たちが短時間で意識を失うと言うのは重篤な病気や頭に鉄骨が落ちてこない限り、せいぜい猛烈に眠い時に数分で眠りに落ちるくらいしか経験することはないはずです。
でも全身麻酔は僅か1~2秒で完全に意識を失います。
これほどの体験は死ぬ時含めてまずないと思います。
なお扁桃腺の時は幽体離脱は失敗(?)したようで何も判りませんでした。
全身麻酔は不安な人も多いと思いますので関連情報を以下にまとめておきます。
少なくても日本の病院では麻酔に関して心配することはほぼ皆無と言ってよいと思います。
▼先述したように薬が入って1~2秒で意識を完全に失う。別の言い方をすれば「瞬き1回で数時間~1日が経過」している。
睡眠とは明らかに異なり、薬が入ってきて「急に眠くなった」とかのレベルではなく、「瞬時に意識を失う」状態。
(もちろん人により感じ方は多少異なる)
▼全身麻酔をかけるのは殆どの場合手の甲などからの点滴で行う。子供や高齢者の場合はマスクで吸気ガスを使った麻酔を行うこともある。
(余計な雑学: 実は今以てしても吸入麻酔が効く原理が完全には解明されておらず経験則で行っている。点滴の麻酔も100%解明されたわけではないらしい。)
▼全身麻酔の薬には必ず筋弛緩剤を混入させる。これは筋肉の動きを止めてしまう薬。
使う理由は麻酔で眠っていても筋弛緩剤を使わないと身体の反射は機能しているので、メスなどの刃物を当てたりすると跳ね除けようと手足が動いたり寝がいりを打とうとして危険だからである。
この薬が入ると呼吸も止まってしまうので全身麻酔では必ず人工呼吸器が装着される。麻酔が効いた直後に喉の奥深くに呼吸チューブが挿入されて人工呼吸器に接続される。
▼手術の主役は執刀医だけというイメージがあるがそれはTVドラマで作られた虚像。実際は看護師/技師含めた全員が主役であり、特に麻酔医は重要。
▼麻酔医は一見地味だが実は特別な存在。理由は麻酔医になるには一定以上の経験の他に麻酔標榜医などの資格を取る必要があるから。つまり医師免許を取っただけでは麻酔医にはなれない。(外科医はなれる)
麻酔医は患者の全身の生体機能を常に監視して、高度な知識や経験から判断して患者の生命活動に全責任を追う。
▼私のような緊急手術でなければ予定された手術日の前日~3日くらい前までには必ず麻酔医が病室を訪れて詳細な説明をしてくれる。
不安点があれば全て質問しておけば心が楽になる。
▼麻酔から覚めた人の過半数は「せん妄」という状況を経験すると言われている。
これは今見ている場面と脳に記憶された場面などが重なって意識が混乱してしまうことを言う。
例えばベッドでICUや病室に運ばれる時に「全ての記憶が判らなくなってしまう(一瞬とかだが)」、「現実と見えていないものが重なって頭が混乱する」、「痛みもないのに意識が混乱して大声を出したり暴れてしまう」など。
人によっては点滴のチューブを抜いてベッドから起き上がろうとしたり(手術の傷を無視して)、看護師に暴言吐いたりなど。
私は今回せん妄は経験しませんでしたが、10数年前に扁桃腺手術のあとはせん妄らしい症状を経験しました。
極めて短時間でしたが、目に見えている場面と頭の中で処理しようとしている場面がぐちゃぐちゃで酷く頭が混乱しました。
でも病室に戻り少し経つとせん妄の症状は無くなったのですが、大変不快な時間でした。(多分2~3分以下だと思う)
▼都市伝説も含めて麻酔が効かない、手術中に目が覚めて大変な苦痛を負ったとかたまに聞くが現代の日本ではほぼあり得ない話し。
これについて心配は皆無と言ってよい。
理由は十分にチェックの上手術が行われる、手術中は高度な医療電子機器によって体のあらゆる状況がモニターされている、麻酔医や執刀医によって状況もチェックされているなど。
▼麻酔による事故は決して皆無ではないが、日本ではほぼ無視してよいくらい低い。
(麻酔事故に限らないが)医学は日進月歩進歩しており事故率などの数値が1年経っただけで激減していることが多いので心配は無用。
(余計な雑学: 世界で初めて全身麻酔で手術を行ったのは江戸時代の外科医の華岡青洲です。)
以上が私が知りえた麻酔に関するささやかな知識ですがとにかく「心配はいらない」、「瞬き1回で全てが終わる」ということです。
不安があればどんどん聞けば解消されることでしょう。
手術が終わって
とにかくほぼ一瞬で意識がなくなったのですが、ボーっとしながらも目が覚めて最初に視界に入ってきたのは無影灯でした。(先述)
つまり手術台真上の大型の照明装置です。
「やばい!途中で目が覚めちゃった!」
とあせったのですが左右にいるスタッフは手術台に背を向けて何やら後片付けをしています。
つまり終わった後だったのですね。麻酔中に目が覚めたのではなくて、麻酔医が覚まさせる作業をしたから目が覚めただけなのです。
これに気がついて「とにかく寝よう、寝るのが一番」と思い目を閉じると1秒もしないうちに意識が遠のきました。
目を開けていた時間は多分1秒以下、そして全く何も痛みは感じませんでした。
翌日目が覚める
その後目が覚めたら何処かの病室で、外は見えないけれど明らか日光が部屋に差し込んでいました。
今何時か?、喉が渇いたなと思いつつ看護師さんを呼ぼうとしたのですが声が出ません。
喉の奥深くに呼吸チューブが入っていたのです。
喉、手術の傷ともに痛みは皆無でした。でもとにかく声が出ないんです。
仕方なく手を上げて看護師さんを呼んで筆談(空中や白いボードに指で文字を書く)で「今何時か?」、「喉が渇いた」などを伝えました。
結果は「朝の6時過ぎ」、「昼前後には呼吸チューブが外れるので飲み物はもうちょっと待って欲しい」と言われました。
やむなく私が選んだ選択肢は「寝る」だけでした。
そして再び目が覚めて時間は判りませんが、「チューブを外します」と言われて喉のチューブを外されて(痛みは無い)、やっと声が出るようになりました。
異常なほど喉が渇きます。点滴で薬剤の他に必要水分量の生理食塩水が体内に入っているので水分は足りているはずなのですが、やはり喉から水分を取らないと人間は欲求を満たされないのでしょうか?
看護師さんからは「直ぐに水を飲むのはダメだが氷を口に含むのはOK」と言われたのでお願いしました。
氷だけでもまさにパラダイスでした。
しかしこの先10日くらいは厳しい水分摂取制限が続くことになったのです。
理由は水分を取る→体外に排出するというのは実は腎臓などの力だけではなくて心臓に負担が掛かるのです。
心臓が力強く動かないと余分な水分排出などが出来ないのです。
だから入院直前に手足や顔が浮腫んだというのは心臓の機能が弱っていて水分を排出できず体内に溜まっていたからなのです。
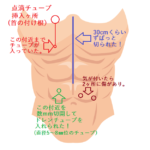
術後は多くの針(点滴チューブなど)が身体のあちこちに差し込まれ、おまけに腹部には太い液体を排出するビニールチューブ(ドレンという)まで入っていました。
↓こんな状況です。(2枚あり)
イラストですが、ややグロなので見れる方のみクリックして下さい。
↓私の左手甲の状態
手術前に刺された!ここから麻酔薬や点滴を入れる。
親指は本来右下ですが指を折り曲げています。
(痛々しくややグロですので見る方のみクリックして下さい。)
4.手術中の状況
後から聞いた話をまとめて私の手術中の状況をお伝えしておきましょう。
↓心臓手術の一例(私ではありません)
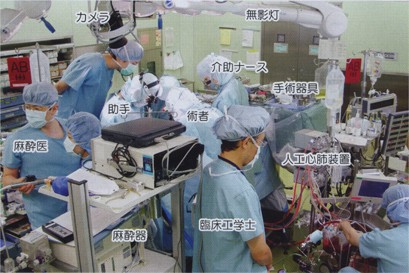
画像引用元: 国立循環器病研究センター 循環器病情報サービス 様
http://www.ncvc.go.jp/cvdinfo/
■心臓の状況が思いの他悪く、手術などの処置があと1日遅れていたら死んでいたかもしれない。
(症状が現れてから我慢していた時期が長かったのでこうなった。少しでもおかしいと思ったら早めに医者に行くべき)
■当初4本の血管のバイパスをする、と言われていたが結果的に5本バイパスした。(かなりの重症)
■手術の概略は、「皮膚/筋肉などを切開」→「胸骨を電気ノコギリで縦に切断」→「切断した胸骨を器具で左右に大きく開いて固定」→「心膜を切り開く」→「心臓が露出する」と言う手順となる。
↓イラストの赤い線が胸骨を切断する場所
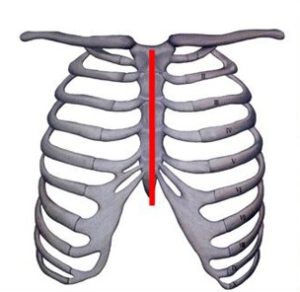
画像引用元: 慶應義塾大学付属病院 様
http://www.hosp.keio.ac.jp/
■私の場合はオフポンプ手術だったが急変に備えてオンポンプも準備していた。
(事前に予定されているオフポンプ手術でもオンポンプの準備は普通に行う)
心臓手術には現在「オフポンプ」と「オンポンプ」方式があります。
旧来のものは「オンポンプ」と言って心臓の拍動を薬で止めて人工心肺を繋ぐ方法で、心臓の動きが停止した状態で手術をします。
「オフポンプ」は人工心肺を使わず、心臓が拍動したままで手術を行います。でも動いていたら切開や縫合が難しいのでスタビライザーという器具で手術をする場所だけ拍動を弱めて行います。
日本では6~7割が「オフポンプ」です。これだと患者への負担が小さいので術後の回復が早い、血栓が出来にくいので安全度が高いなどの利点がありますが、欠点として拍動させたまま手術するので執刀医には極めて高度な技量が求められるということです。
欧米でのオフポンプの採用率は1~3割程度だそうで日本は圧倒的に世界一オフポンプが普及しています。
日本人の手先の器用さを物語っているとは言えますが、今は医学的理由がない限りオフポンプ手術が出来ないと言うのは病院のウリにならないそうです。
なおオフポンプで手術していて急変などによりオンポンプに切り替えると死亡率は10倍になるそうです。
(2017年でオフポンプで0.5%以下が途中でオンポンプに変えると5%くらいになる)
↓スタビライザーを使った手術を説明したイラスト
(ややグロテスクですので見る方のみクリックしてください。)
画像引用元: ニューハート・ワタナベ国際病院 様
https://newheart.jp/
↓スタビライザーでの実際の手術の様子
手前側が頭
(ややグロテスクですので見る方のみクリックしてください。)
画像引用元: 岩手医科大学付属病院 様
http://www.iwate-med.ac.jp/hospital/
■詰まった部分をバイパスするために使う血管は大動脈から肺付近を通り横隔膜付近に行く2本の内胸動脈の下側を切断して心臓表面の冠状動脈に繋ぐ。横隔膜付近の血流は他の血管から行くらしいので問題はないらしい。
あとは両ふくらはぎから採取した2本の静脈(この手術も同時に行う)も使う。5本目はどのようにしたかは不明。
↓以下、ふくらはぎから血管を採取する様子
(イラストですが、ややグロテスクですので見る方のみクリックしてください。)
画像引用元: ニューハート・ワタナベ国際病院 様
https://newheart.jp/
↓以下、術後2~3週間の抜糸後の私の両足の様子。
(ややグロテスクですので見る方のみクリックしてください。)
■手術開始時刻は17時過ぎ頃で終了は21時40分頃。これでも早い方らしい。(トータル約4時間半強)
■担当したスタッフは執刀医の他に麻酔医が一人、助手の外科医が2名で医師が4名体制。他に看護師数人とオンポンプに備えて人工心肺を操作する技師が一人。
■幸い術中にトラブルはなく全てオフポンプで終了。でも術中に一時的に不整脈が出たが心臓手術では誰でも出て許容範囲だったそうだ。
私の場合はバイパスなので心筋そのものをズバッと切断ではないのだろうが、血管と言えどもいきなり刃物を突きつけられたらそりゃ心臓もびっくりすることだろう。
5.ICUから一般病棟へ
ICUでは朝のうち(何時かは全くわからず)に呼吸チューブを抜いてもらい声を出すことが出来るようになりました。
この呼吸チューブは自発呼吸が安定して出来るようになったら外すので手術内容、患者の状況によっては手術室で外すこともあるそうですが、何分心臓手術という大手術でしたので結局手術翌日まで突っ込まれていました。
喋れないのは本当につらかったですが、でも殆ど寝ていたのでそんなにきつくは感じませんでした。
でもICU内では一切の水を飲めず氷を一かけら口に入れてもらうだけです。
午後も殆ど寝ていましたが17時前くらいに、「○○さん、病棟に行きますよ」と言われてベッドのまま同じフロアの病室へ移動です。
二人部屋でしたが真の一般病棟ではありません。
ICUと同じフロアの重症患者の入る病室です。
まだ安定したとはいえませんからね。でもとてもほっとした気分でした。
翌日からは食事も始まります。消化器系の手術ではないので食事開始も早いのですが食べるよりも水が飲みたかったです。
でも12~24時間で水は500mlとかかなり厳しい水分制限があります。氷を口に含むのは許されますが20ml/個で計算・記録されます。
でも徐々に水分量も増えていくのですが、身体は点滴の針が数箇所とドレンチューブ(余分な体液を排出するもの)、尿管などが繋がれて大変でした。
ICU退出2日後には点滴やチューブがぶら下がった台車付きの点滴の棒(正式名称判らず)を持ちながらトイレや洗面に出かけることが許されました。
重症患者用病室での出来事
重症患者用、と言っても物々しい機械がたくさんあったり、隔離された感じだったりとかはありません。
ごく普通の病室と同じで、患者に応じた機械などが設置されるというだけです。
ただ明らかに一般病棟とは異なる経験もしました。
▼夜目が覚めることが多い。
何故かというとこの病棟は昼夜問わず不思議な音が数分間隔で聞こえるのです。
「プー」、「パァーン」とか数種類の音です。
例えて言えば車のクラクションやラッパの音を柔らかくしたような音です。
「こんな音が昼夜問わず聞こえるなんて大手術して頭がおかしくなったのでは?」と思われそうですが現実に聞こえる音なんです。
これは実は人工呼吸器の警報音です。
重症患者の病棟というのは手術後の患者以外だとどうしてもご高齢の方が多くなります。
偏見で言うわけではありませんが、ご高齢の重篤な入院患者は人工呼吸器を付ける人がどうしても多くなる傾向があります。
したがって多くの人口呼吸器が稼動していて警報音が異なるのは「同じ病室で同じ警報音だとナースが瞬時に患者を特定できない」、「警報レベルに応じて音を変えた方が緊急度が判る」などの理由だそうです。
だから警報音が鳴っても直ちに何かをしなくてはいけないとは限らないのです。
呼吸器の空気漏れなどで鳴ることもあるとか。
だから警報音が鳴った直後にナースが走ってくる、なんて事は殆どありません。
でも非常に耳に付き、夢の中でも聞こえてくる音なので熟睡できませんでした。
しかもこの病棟は基本的にドアは開けっぱなしにするのが基本みたいなのでよく音が聞こえるのです。
▼明け方大騒ぎで目が覚める。
この病棟に移って2~3日後でしょうか?
朝5時くらいに廊下をバタバタと走る音で目が覚めました。
廊下を挟んで斜め前の病室に看護師が駆け込んで行き、
「XXさん、大丈夫ですか? え~! 心臓止まっている! □●持ってきて! YY先生呼んで!」
と大声というよりも絶叫しています!
うつらうつらしている私の耳に入ってきた「心臓止まっている」の一言で完全に目が覚めるどころか自分の手術以上の強烈な緊張感が全身を走りました。
今回の入院中最高潮の緊張がこの言葉を聴いた時で前にも後にも無いほどの緊張感でした。
もちろん見に行ったわけではありませんが、斜め前の病室の患者の心臓が停止してスタッフが大騒ぎしているのです!
何人もの人がその病室に行ったり来たりしているのが足音で判ります。しかも全員全力で走っているのです。
主治医は当直ではなかったようですが、当直医と看護師の協力でその患者は蘇生したらしく、「XXさん、もう大丈夫ですよ」と先ほどの看護師の声が聞こえます。
それに続いてその看護師さんは周りに宣言するように、「今から当分の間この病室は臨時ICUとします。」と言ってしばらくしたらスタッフは全員引き上げたようでした。
その後トイレに行く時に何気なくその病室を覗いたら、80代くらいのおじいさんが寝ていましたがベッドの両脇を何やら物々しい機械が囲んでいました。
ともあれ助かってよかったと思います。私がこの病棟にいた4~5日の間にこのおじいさんがその後急変したとかは無かったと思います。
▼微笑ましい出来事も
本来重症患者用のこの病室は私はとっくに出ていてもよかったはずなのです。
4~5日いたのは体調が悪いのではなくて一般病棟の空き室の関係だったようです。
でも相変わらず呼吸器の警報音が耳障りだし、部屋からの眺めはよくなくて暇をもてあまします。
入室2日目くらいでしょうか? 他の病室から「プッ」と噴出すようなアニメ声の女性看護師の声が聞こえます。
「一体どんな人なんだろう?」と想像していたら部屋を移動する前日くらいだったか、そのアニメ声の看護師さんが私の部屋に朝来て、
「おはようございます。今日担当させて頂く□□です。よろしくお願いします。」
とアニメ声であいさつしてくれます。(夜勤看護師からの引継ぎです。)
見た目の年齢や容姿などは氏名を伏せても失礼なので書きません。
でもアニメ声なんです!
他の患者や見舞いの家族もニコニコして微笑ましく思っているようです。
私の点滴固定のテープを取り替えるとかで数時間後にまた来たのですが、
「あ、XXXを忘れちゃった。直ぐに持ってきますね」
とアニメ声で言ってナースステーションに戻って行きます。
戻ってくると何と彼女は、
「ごめんなさいね、実は私忘れんぼうさんなんですぅ~」
とアニメ声でアニメの中で使うような台詞で話すんです。
笑うのをこらえて処置をしてもらいましたが入院以来初めての笑顔になった感じがしました。
6.手術後と身体の変化
手術後の状況と身体の変化について書いておきます。取り留めなくなってしまいますので箇条書きにします。
手術後の様子
■術後10日くらいで抜糸となる。(胸と両足同時) この日からシャワー可能。
今の手術は皮膚の表面を糸で縫うというのはあまりやらないらしい(場所などにより)。
外科用ホチキス(スキンステープラーという)で止めてあるので、これを1本づつ小型のペンチみたいな工具で引っこ抜いていく。
なぜか胸の傷は全く痛くないが足の針金を抜く時はちょっとチクチクした。
↓スキンステープラーの一例
オフィスや勉強机に置いてあっても違和感無いですね。

画像引用元: AXELショップ 様
https://axel.as-1.co.jp/
↓抜糸1~2日前の胸の傷
透明な保護テープの下にホチキスの針が見える。
首に刺さっている点滴が実は肺付近まで入っている。
電極の着いたコードは心電図モニター。数本有。
(わりとグロですので見ても平気/見たい方だけクリックして下さい。)
↑妻が「傷跡見せてみろ」と言うので見せたらいきなり一言、「うぁ! 気持ち悪!」と言われて落ち込みました・・・。
■術後僅か4日でリハビリが始まる!
まだ身体にはチューブや針、心電図モニターなどがたくさん付いた状態。
でも4日目から院内を散々歩かされる。毎日歩く距離が増えていき術後2週間くらいでリハビリ室で筋トレやストレッチも行う。
心臓手術なんていったら「術後はとにかく安静に・・・」と思っていたら今は違うらしい。
とにかく身体を動かさないと心臓は逆に弱ったままで能力が下がっていくそうだ。だから適度な負荷をかけた方が回復や半年、1年後などの状況がよくなるらしい。
もちろん傷に気をつけながら。
■傷の痛みは皆無
とにかく胸も足も傷が全く痛まない。というか何も感じない。
看護師からも「珍しいです」と言われるほど。痛み止めも術後7日で一旦止めたが(痛み止めは排尿を制限するので)、全然痛みはない。
大手術でおかしくなったか?と自分でも思ったが相変わらず2日に1度くらいの採血の針は痛いので不感症になったわけではないらしい。
この傷の痛みはこの記事を書いている退院後9ヶ月後に至るまで一度も痛んだことがないのが不思議。
*痛みについての一般的な話し
これは非常に大きな個人差があります。
しかし術後しばらくは適切な痛み止めが処方されますから殆どの人は傷の痛みを心配する必要は無いと思います。
痛ければ言えば薬を増やしたり、変えたりしてくれますし現在の日本では痛み緩和処置が進んでいますから不安があればどんどん申告すべきです。
ただ一般的に今回のような手術の場合、胸も足も特に痛みを感じないという人が殆どのようです。
痛みがあるとすれば傷よりも背中側、という話しを何度も聞きました。
理由は胸骨を切断した後に器具でむりやり切断した骨を左右に広げるので、その骨を広げた負担が背中側に来るからだそうです。
でも傷の痛みとは全く種類が違うようですし、これも薬で痛みを取れるはずです。
なお背筋が充分についている人ほど背中の痛みは感じにくい、正中切開(身体の中心線に沿って切開する)は術後痛みが少ないとかも聞きました。
私は傷はもちろん背中にも何も痛みを感じませんでした。
■切断された胸骨について
先述したように心臓を露出するために胸骨を縦に真っ二つに切っている。
痛みは皆無だが問題は「いつ骨がくっついて元に戻るのか?」であるが、個人差はあれど大体術後3ヶ月で骨は元に戻るそうだ。
その間は胸を開くような動作(両腕を左右に開く、上下に大きく動かす、身体をひねる)はご法度となる。
その後の運動やストレッチも個人差があるのでリハビリ担当や医師に相談したほうがよい。
無理をしないことが大切だが、まあ退院後半年は無理をしないほうがよいだろう。
また筋肉や皮膚などは縫って固定(体表面は医療用ホチキス)するが骨は数箇所針金で留める。
この針金は一生取り出さない。つまり将来火葬されると骨と一緒に針金が残るということ。
↓私の術後の胸部レントゲン写真
胸骨を留めている針金がよくわかると思う。手で捩って留めてあるだけ。
左の太い紐状のものは足からとってバイパス用に移植した静脈。
(グロではないとは思いますが感じ方に個人差があるので見る人のみクリックして下さい。)
身体の変化
■先に少し述べたが点滴で十分な水分量が体内にあるのに水がやたらと飲みたいのと、術後数日建つと「甘い飲み物」が無性に欲しくなる。
その頃は幸い水分制限が解除されつつあったので小さなオレンジジュースを飲んで「こんなに美味い飲み物はない!」と思ったほど。
■手術後~術後1ヶ月くらいは身体を動かさなくても胸から「ポキ」とか「バキ」とかいう小さな音が聞こえることがある。
執刀医に聞いたら「音が大きくなるとか痛みがあるとかで無ければ気にしなくてよい」とのこと。
骨がくっつこうとしているのか、何なのかは判らないがさほど気にするものでもないらしい。
但し不安なので「バストバンド」という幅広腰痛ベルトの胸版みたいなものを装着するように薦められ借りた(寝るときは外す。)
■最初の頃は「最近は病院のメシもそんなに不味くないな」と思ったが日がたつにつれて「不味い!やはり病院食!」と思うようになった。
どうもこれは舌が肥えたとかではなくて、弱っている時は味覚も鈍感だし身体が点滴以外の栄養を欲しがっているらしいので病院食もそこそこ美味しく感じたらしいが、身体が回復して元の味覚に戻ってきたからのようだ。
でも週に一度の夕食は麺類であり、これはうどんでもそばでもそこそこ美味しかった。
また「北海道の病院だから?」と思うのだが味噌ラーメン(しかも量が多い)が出たり、「鮭のチャンチャン焼き(北海道の郷土料理)」が出たりした。
これらはいずれも美味しかった。
■抜糸の翌日に初めてシャワーを浴びた。でもなぜかとても息苦しい。
「あれれ?そんなに湯気で充満していないけど??」と思ったが、これは実は湯気ではなくてシャワーだけでも体温が上がり血流の量が増えようとするので心臓に負荷がかかり、まだ本調子ではない心臓が息切れしたということらしい。
もちろんあまり状況が悪ければ即非常ボタンを押さなければならないが、幸いそこまでにはならなかった。
■食生活が元に戻った(3食/日の意味)のにどうも便秘気味。
下剤を出してもらうがそれでもしっくりこない。でもリハビリが進むにつれて排便も元に戻ってきた。つまり排便にしても身体を動かして隅々まで血液を行き渡らせないと排便の調子も悪くなると言うことらしい。
入院前の身体の浮腫みも心臓が弱っていたのが原因だったし、人間の身体って不思議でもあるし精巧すぎると感心する。
■自主的にも院内を歩いたり、休憩室でテレビを見たり本を読んだりして身体を動かすと同時に時間を潰す。
入院した病院は中堅の規模なので院内を歩くと言っても行くところは休憩室と売店くらいでTVドラマに使われるような中庭などのある大病院ではない。だから退屈。
いったい何時退院できるのだろう・・・
(実際の私の病室です。)
最初はそうでもなかったがだんだんと退屈と思う気持ちが強くなってきて、いい加減に退院したいと思うようになる。この時点で身体からは全てチューブや針は抜けていた。
ついにぶち切れる!
退屈、飯がまずく感じるようになるというのは回復している証拠です。
身体の針やチューブは全て抜けて抜糸も終わっています。(もちろん傷はまだ治っていない)
日常の検査も以前2日に一度くらいあった採血や血糖値検査もスパンが空くようになりますます暇をもてあまします。
ここの病院というか主治医の問題をあえて言わせてもらいますが、期限に関することは一切口にしないんです。
つまり全て無期限=期限を決めない、患者に言わないんです。
過去の入院や通院などでもこんな病院/医者は初めてで驚きました。
退院日が決まらない理由も言いません。
普通は「退院は来週の後半くらいですね。」とか「今血液のこの数値がXXですが、これがあと10%下がれば退院できます。普通だと日数的にあと数日でしょう。」とか言うのが普通ですが一切言わないし、「退院は何時頃なのですか?」と聞くと、「へ~、そんなに早く退院したいの?」と馬鹿にしたような言い方をして答えを出しません。
看護師に「私の退院日程が決まらない理由があるのですか?」と聞くと「何も聞いていません。回復は順調ですから全ての点滴やチューブを抜いて薬も減らしています。体調面は問題ないと思います」と言われてますます不信感を抱きました。
さすがにぶち切れました。とは言っても医者に直訴する前にワンクッション置くことにしてまず複数の看護師に言うようにしました。
・一切退院の目途も言わないがどうなっているのか?主治医から何も説明がないし聞いても答えてくれない。
・10月下旬には衆院選挙があり、この時期を挟んで入院する人は期日前投票が院内で出来るとポスターがあるが、私がこれに該当するのかもわからない。もし何も投票日も考慮せずにだらだらと入院させるならば「この病院は患者の公民権を行使させない病院」と世間に言わざるおえない。
・長く入院させても診療報酬で病院は得しないはずだし、私も精神的におかしくなりそうだ。
私は今週末に退院するつもりでいる。もしその日の前日までに退院を言わないのであれば一切の許可なしに自主退院して、院長若しくはオーナーに直接報告する。
などと2段階くらいに分けて相当きついことを言いました。
看護師さんたちは全員とても良くやってくれて彼ら/彼女らに不満は皆無でしたが主治医の態度が我慢出来ませんでした。
退院の目途も言わずにまるで飼い殺しのように入院させておくのは我慢ならず真剣に勝手に決めた日の朝にオサラバするつもりでした。
看護師さんたちは人により驚いた顔をしていましたが、「何も言われていないんですか?」と言う人が複数いて、ある男性看護師さん(まるで昔の青春ドラマの教師のような熱血看護師さんだった)は、「実は私、最近他の病院からここに来たんですが、連絡体制とかおかしな病院だ、と思っていたんですよ。」と興味深い話をしてくれました。
私が看護師経由で騒ぎ出したと言うのが医師に伝わったらしく、私が「この日に!」と言う日の3日前に看護師さんから、「○○さんの言った日に退院となります。」と報告がありました。
実は同室の患者さんが、「先生いい加減に来週前半には退院させろよ!」と結構きつい言い方で言っているのを聞いたことがありました。
その時医者は、「来週?頭? う~ん・・・」とか言っていましたが、結局その患者は希望通り退院して行きました。
この医者はベテランだし腕はかなり良いほうだと思うのですが、こういう部分が??と思い退院後も付き合うのか?とちょっとイヤになりました。
(退院後、どうしても納得行かなければ主治医を変えてもらおうと思った、今でも思っています。)
別に札幌の医者がみんなこういうわけではありませんよ。
この医者は出身地、大学共に本州の人だし。
ただここで言いたいのは医者への愚痴や悪口ではなくて、昔のように医者に対して「先生様様」という時代ではないということです。
命や健康が掛かっているわけだし近年の医療は「一刻も早く社会復帰させるのが患者にとって望ましい」という考えがあり、だから何処でも退院までの日数が短くなる傾向になっているのです。
おかしなこと、疑問なことをいうのであれば積極的に聞くべきですし、場合によってはセカンドオピニオンも必要と思います。
(セカンドオピニオンを口にするとぶち切れて機嫌が悪くなる医者も世間にはいるそうですが)
「医者が偉くて患者はいうことを聞くだけの存在・時代」では無いのです。
7.退院とその後
退院の数日前から「24時間連続心電モニター」(24時間無線式の心電図を付けっぱなしにする)、「トレッドミル」(ルームランナーみたいで勾配が自由に設定できる。)などの検査があり、別にこれらが「○点以上で退院」とかはないのだが(この時点でリハビリをやって院内を自由に歩けるので)、一応お決まりらしく一通り検査をする。
あ、それ以外にもう一度カテーテル検査もありましたけど。
結局4週間と1日で退院となりました。
長いほうだと思いますが、その後知ったのはこの病院は基本はきちんとやってくれるけど、入院期間とかは結構アバウトで大したことがなくても長く入院させられる人もいるらしく、私もその一人だったかもしれません。
なお今の制度では「長く入院させるほど病院は損をする」という仕組みです。
基本は2週間入院で診療報酬がピークとなり、それ以上の入院は徐々に病院の利益が下がっていくそうです。
ですからこの病院は医療現場と経営(事務方)が噛み合っていないみたいなんです。(悪く言えば赤字体質)
薬をたくさん出しても儲からないようになっているみたいです。
退院してからは1ヶ月後に受診があり、思ったよりも経過が良いとのことでその後は3ヵ月ごとの受診となっています。
ただし朝晩に飲む薬が凄い量があります。
また毎日入浴後に身体に貼る薬を処方されます。
血管を拡張させる成分で、即効性はありませんが貼っていればじわじわと薬が体内に入って行くそうです。
肩より下であれば特に貼る場所は決まっていません。毎日1枚ですが何枚も貼ると血管が広がりすぎて血圧が下がり頭がボーっとするとか。(実際にこういう人がいたそうです。)
↓こういうものです。(包装と中身の様子)


その他では緊急用スプレーも処方されました。
これは万が一息苦しいなどの発作が起きたときに使うスプレーで、1回に1秒程度を舌下(ぜっか)にするだけで血管を拡張して心臓を楽にするものです。
退院時に説明を受けましたが、「もし深呼吸しながら3回使っても息苦しいのが取れなければ即救急車を呼ぶこと」と言われました。
なんとニトログリセリンが配合されています。幸い一度も使ったことはありませんが、普段持ち歩いていることと、カバンにいつも入れていると妻には予め伝えました。
↓小さなスプレーですが紐で首から下げられます。

何種類もある飲み薬の中でちょっと曲者があります。
血液をサラサラにして血栓を出来にくくする薬で不味い、苦い、飲みにくいではありませんがこの薬を飲むようになると「血が止まりにくく」なります。
↓青魚の油と同様の成分の薬です。

よく「青魚を食べると血液サラサラ効果で血管に関係する病気を防ぐ」と言いますが、まさにその仕組みを利用した薬です。
つまり青魚の話しはウソではないのです。
でもこの薬は困ったことに髭剃りでちょっと切ってしまっただけで血がポタポタ滴りなかなか止まらないのです。
だから大怪我は出来ません。
上記の飲み薬や貼り薬は決して心臓の血管だけに作用するものではなくて、全身の血管に作用するそうです。
つまり脳血管にも作用すると思いますので、これらを飲み続けていれば脳梗塞の予防にもなります。
これから長い期間飲み続けることになりますが、全ては予防のためですし、全身の血管に効果があると思えば安心です。
でも薬代がかなり高いんですよね。
半年過ぎての受診
相変わらず3ヶ月ごとに受けていますが、血液検査や心電図、胸のレントゲンなどで2回に一度は心エコーを撮っています。
幸い順調で医師も「思ったより良い」と言ってくれています。
特に半年で撮った動脈硬化検査(頚動脈のエコー)では「動脈硬化は年相応だが特に進んではいない。頚動脈には全く詰まりがない」と言われました。
頚動脈の血管の詰まりというのは狭心症や心筋梗塞をやった人は(やらなくても)多かれ少なかれあるそうですが、私の場合は微塵さえもないんです。
医者も「これは非常に珍しい。あなたは心臓の血管だけで他には問題ないんだね」と驚いていました。
↓術後半年経過の胸と足の傷跡
(人によりグロテスクに感じますので見る人だけクリックして下さい。)
今後
今後は先述した3ヶ月に一度(スパンが広がる可能性あり)の受診と投薬は続きます。
あと気をつける必要があるのは日常生活です。つまり、
・適正な食生活
・適度な運動
・十分な休息
が必要です。
食事制限は一切ありません。
よく「心臓病をやった人は納豆のように血栓を溶かす効果の強い食べ物はダメ」と言いますが、これは心臓弁膜症で処方される薬の一部が引っかかるらしく、バイパス手術は無関係です。
酒もほどほどならばOKです。むしろ適量ならばストレス解消などで良いといわれます。
但し塩分は従来以上に控える必要があります。
塩分は身体に必須ですが、常に血中の塩分が適量になるように身体が調整しているのですが、それは心臓が大きな役割をしています。だから塩分を取りすぎると体外に排出しようと心臓に負担が掛かるからです。
また他の疾病でも同様ですがタバコは絶対にダメです。
私は元々吸いませんが、人によっては「死にたくなければ直ぐに禁煙を」とまで言われます。
タバコは心臓への負担が非常に大きいので肺気腫や肺ガン以外にも心臓病を悪化させる可能性が高いのです。
運動は無理せず続けられるものが望ましく、有酸素運動をすべきです。
有酸素運動は血管や組織内に常に酸素が取り込める状態の運動で、その逆の無酸素運動は筋肉を付けるための運動ですが、心臓手術後のケアには直ぐにする必要はないようです。
(退院後しばらくは筋トレは負担が大きいので避けた方がよい)
具体的に一番よいのは「散歩」です。
電車通勤、徒歩通勤の人はそれなりに歩くとは思いますが、そうでない方はなるべく1日に30分は歩くのが良いようです。
家の中でのストレッチも良いようですが胸と足の傷と相談しながらとなります。
足のふくらはぎを動かすのは(伸縮する)とても良いことだそうです。
ふくらはぎは第二の心臓と言われていて、ここが伸縮すると足の血液を心臓に戻す一助となり心臓の負担が減るそうです。
軽い屈伸やかかと上げなどでも毎日やれば効果があります。
今回はかなり長い記事になりました。
本サイトの記事で一番長くなったと思います(現時点で)。
実はまだまだ書き足らないことが山のようにありますがキリがないのでこの辺で止めておきます。
心臓疾患は本当に恐ろしい病気です。
どんなに健康に気をつけていても、ガリガリに痩せていても前兆無しにある日いきなり「胸が苦しい!」と思った直後に意識が無くなり心停止→死亡という事があるのです。
だから僅かな兆候も見逃してはいけません。
私は放っておいても助かりましたがまさに「運が良かった」だけなのです。
私は幸い回復状況が非常に良かったのですが、合併症が無かったと言う点もあります。
ここで言う合併症とは「糖尿病」、「痛風」、「その他循環器系疾患」などを言います。
これら合併症があると退院も延びますし、退院後も心臓以外の治療もありますので大変です。
合併症が無ければ心臓疾患は手術が終われば今までの胸の苦しさや息切れなどがウソのように劇的に症状が改善されます。
大げさな言い方ですが退院後一月ほどでまるで10歳近く若返ったのでは?と思うほど体調がよく長距離を歩いても全然身体への負担を感じません。
やはり心臓様様、まさにエンジンという感じです。
さてこれは私の勝手な想像なのですが、将来は「ある年齢になったら、この薬を普段から飲むようにすれば心臓疾患にはかからない」と言うような夢の薬が出来るのでは?と思っています。
どんなに治療方法が発達しても心臓疾患は「ある日いきなり」命を奪う恐ろしい病気なので、普段から予防薬を飲む以外に確実に助かる方法は無いのでは?と思うからです。
また現時点では手術入院は大変にお金が掛かります。
処置内容、入院期間、その他によって大きく異なりますが大体250~500万円かかります。
オンポンプ手術だと更に100万円プラスです。
しかし実際は高額医療費補助制度によって払う金額は(所得などによる)、10数万~20万円くらいですが、他に入院中の多くの雑費、退院後も薬代がかなり掛かります。
一番困るのは入院期間が長引くことがある、胸骨を切断となると身体への負担も大きいなどですね。
本記事が少しでも皆様のお役に立てれば幸いです。
まだまだ死にゃあしねえよ!
スポンサーリンク

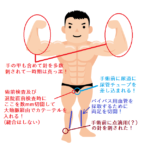




左胸が押さえつけられる感じは決まって朝(6~9時頃)。まさに今痛苦しい
●必ず毎回ではないが、左肩が猛烈にこる感じがする。
肩こりと顔面麻痺があったのでストレス性だと思い耳鼻咽喉科に通院してました 2月
→実は典型的な狭心症の症状です。他には歯痛などもあるそうです
歯医者にいっても虫歯は無く、痛み止めと精神安定剤をもらう 5月
ちょっと食生活を考えてみます
戸山中14期さま
こんにちは。再訪とコメントありがとうございます。
少しでもおかしい、心配と思ったら専門医での精密検査をお薦めします。
歯痛なども胸の痛みはなくても実は心臓病だったということがあるそうです。
顔面麻痺というのもストレス性が実際には多いようですが重篤な病気のこともありますので精密検査をした方が良いかもです。(脳も含めて)
記事中のものとほぼ同じですが以下に総括としてまとめて起きますのでご参考に。
●朝10~15分だけ胸痛などがあってもその後何事もなくなるのが狭心症の典型。→この先に心筋梗塞がある。
●胸痛がなくても猛烈な不可解な肩こり、歯痛、頭痛も心疾患の可能性あり。
●多くの芸能人/著名人の死因で「心不全」、「虚血性心疾患」、「心臓疾患」と報道される殆どは急性心筋梗塞が多く救急搬送の途中で亡くなることが多い。
●心臓病にかかる人は、「太っている」、「食生活が酷い」、「高齢」とかはあまり関係なく若年層の健康体の人でも例外は無くかかる。
●極めて高い死亡率で救急搬送で亡くなる人も多く、発作の場合助かるかどうかは「運」でほぼ決まる。
だから普段から僅かな兆候を逃さない、歯痛など関係ないと思っても疑ってみるなどが大切。
などです。
お互い「まだまだ死にゃあしねえよ!」でがんばりましょうね。
先輩!ありがとうございます、上記の記事を読んで2か月弱で10㎏ダイエットできました。先輩のおかげです。あと15㎏年内に痩せようと思ってます。「なかなか死なない」で頑張ります。
戸山中14期様
コメントありがとうございます。
2ヶ月弱で10kgとは凄いことですね!
なかなか出来ないことです。
私も今回の病気とは別に過去何度もダイエットをしました。その経験から言うと、
・過激なダイエットは非常にリバウンドしやすい。
・食べたいものを我慢するとストレスが溜まり、食べていないのに体重が増えることがある。
・ダイエットの途中でどうしても食べたいと思ったものがあったら絶対に我慢せず食べてよい。
(これは科学的にも証明されていて、ダイエット=飢餓状態になると身体は飢餓のまま体重を維持または増やそうとするそうです。だから途中でたくさん食べて飢餓をリセットすべきだそうです。)
また記事にも書いていますが、「心臓病は体格には必ずしも関係ない」のです。
ですからあらゆる面から気をつける、心配であれば心臓の精密検査を受けるをして下さい。
(人間ドックでは判りませんので)
それと話しは変わりますが、先月最初に戸山中界隈にも行きましたのでその記事も書いています。
ぜひご覧下さい。
心臓バイパス手術といい反応性リンパ節結核といい大変な思いをされたんですね。私はkaikoshumiさまほどの大病を患ったことはないのですが就職して3年目くらいのころに扁桃炎をこじらせて40度超えの熱が続いたため入院したことがあります。
点滴と投薬で熱は3日ほどで下がったのですが念のためということで1週間入院しました。
熱が下がってからは暇を持て余し、読書をしたり音楽(CDウォークマン!)を聞いたり、当時はたばこを吸っていたので点滴をガラガラ引っ張りながら喫煙所に行ったりして時間をつぶしていました。
病院食がまずかったのは私も同じでほぼ毎日差し入れを持って来てもらっていました。
コロナ禍の今では入院もままならない状況のようです。お互い気を付けましょう・・・
たけ様
こんにちは。コメントありがとうございます。
記事にも書いたように心臓手術は生きてきた中で最悪でした。幸い傷の痛みは皆無でしたし回復も順調でした。
退院して今年の10月で丸4年ですが、今は3ヶ月に1度の検診と毎日薬を飲んでいます。
検診で引っ掛ったものは一つもありません。心臓も至って元気です。薬も朝晩に数種類ずつありますが「この量なら我慢できる」範囲なので問題だと思っていません。
幸いというか飲んでいる薬は「血液をサラサラにする」、「コレステロール値を下げる」などが主成分なので今後(絶対ではないが)心筋梗塞や脳梗塞の罹患率は極めて低くなるのです。
脳梗塞を起こした人にも使われる薬も含まれています。
これがかなり安心のタネになっていますが、副作用として「血がサラサラ過ぎてしまう」ので髭剃りでちょっと切っただけでも血がなかなか止まりません。なので大きなけがは出来ません。
よく「青魚を食べると血がサラサラになる」と言われますが、私の飲んでいる薬も青魚の油から作られているそうで(実際に魚からは取っていないだろうが)、誤って噛んでしまった事があるのですが、口中が長時間生の魚を一匹噛り付いたみたいな猛烈な生臭さで参りました。
説明書に「必ず噛まずにお飲みください」の意味がよく分かりました。
人間ある年齢になれば必ず何らかの疾病に罹患します。
程度の差はあれど罹患しない人はいません。だから逆に恐れてはいけないのです。幸い日本は世界トップと言える医療と保険制度がありますので安心しても良いのではと思います。
そして入院中は過去に私と同じ手術をした友人、頭部の脳ギリギリを切開した友人らが連日励ましてくれて、「これでもう恐いものはなくなりましたね」というとても大きく素敵な言葉をプレゼントしてくれました。これは嬉しかったです。
お互い健康に気を付けましょうね。
またのご訪問、お待ち申し上げております。